Osteoartritaeste o boală cronică neinflamatoare a articulațiilor sau cartilajului articular, precum și a țesuturilor care le înconjoară. Osteoartrita este una dintre cele mai frecvente boli care afectează 10-14% din populația lumii. Practic, această boală afectează femeile cu vârsta cuprinsă între 45 și 55 de ani. Osteoartrita este cea mai frecventă boală articulară și reprezintă aproape 80% din toată etiologia articulară.
Etiologia acestei boli este în prezent necunoscută.. . . Toți factorii care provoacă degenerarea țesuturilor și îmbătrânirea organismului pot duce la apariția acestei boli, prin urmare, odată cu vârsta, apariția osteoartritei este aproape inevitabilă.
Există factori externi și interni în debutul acestei boli.Principalii factori externi ai osteoartritei includ umiditatea, hipotermia, condițiile nefavorabile de lucru, suprasolicitarea funcțională a articulațiilor cu microtraumatisme frecvente, precum și expunerea la energia radiațiilor și vibrațiilor. Cauza principală și destul de comună a osteoartritei este incapacitatea cartilajului de a rezista stresului crescut asupra articulațiilor. Motivele acestei manifestări pot fi postura afectată, munca de lungă durată, statul în picioare și chiar unele sporturi: ridicarea greutăților, alergarea sau săriturile.
Factorii interni care provoacă această boală includ următorii: predispoziție ereditară la apariția bolilor țesutului cartilajului, afectarea alimentării cu sânge a articulației, dezechilibru hormonal și tulburări metabolice. Cauza osteoartritei la femei poate fi disfuncția ovariană la menopauză. În plus, procesele vasculare cu dezvoltarea precoce a aterosclerozei pot fi, de asemenea, cauza acestei boli.
De asemenea, osteoartrita are o dezvoltare secundară în boli precum luxația congenitală, artrita reumatoidă, fracturile intraarticulare și chiar cu alcoolismul.
Care sunt simptomele și semnele clinice ale acestei boli?
Manifestarea osteoartritei este exprimată prin durere severă și deformare a articulațiilor, ceea ce duce la o încălcare a funcțiilor acestora. Cu această boală, cel mai adesea apare deteriorarea articulațiilor de sarcină (articulațiile șoldului și genunchiului) și articulațiilor mici ale mâinii. Coloana vertebrală este, de asemenea, implicată în proces. Dar cel mai adesea sunt afectate articulațiile genunchiului și șoldului.
Cel mai de bază simptomcu osteoartrita, există dureri severe în zona articulațiilor afectate. Aceste dureri provoacă leziuni ale oaselor, articulațiilor sau țesuturilor periarticulare. De obicei, o astfel de durere crește odată cu efortul și scade în repaus. Durerile nocturne, umflarea articulațiilor, precum și apariția unei senzații de „vâscozitate a gelului" în articulația afectată dimineața - toate acestea indică apariția osteoartritei. Intensitatea unei astfel de dureri depinde de multe motive (presiunea atmosferică, umiditatea și schimbările de temperatură). Toți acești factori încep să influențeze presiunea din cavitatea articulară, ceea ce provoacă aceste dureri.
Următorul dintre principalele simptome ale osteoartritei este apariția unui scârțâit sau scârțâit în articulații, nu numai la mers, ci chiar și în timpul oricărei mișcări. Apariția unui astfel de scârțâit sau scârțâit este asociat cu o încălcare a suprafețelor articulare, ceea ce provoacă o restricție a mobilității în această articulație.
Cu osteoartrita, apare o creștere a volumului articulațiilor, care este o consecință a apariției edemului țesuturilor periarticulare. Umflarea sau febra la nivelul articulației afectate sunt extrem de rare.
Forme clinice de osteoartrita:
- Gonartroza.
- Coxartroza.
- Osteoartrita articulațiilor interfalangiene distale ale mâinii.
- Osteoartrita articulațiilor interfalangiene proximale ale mâinilor.
- Spondiloza deformantă.
- Osteocondroza intervertebrală.
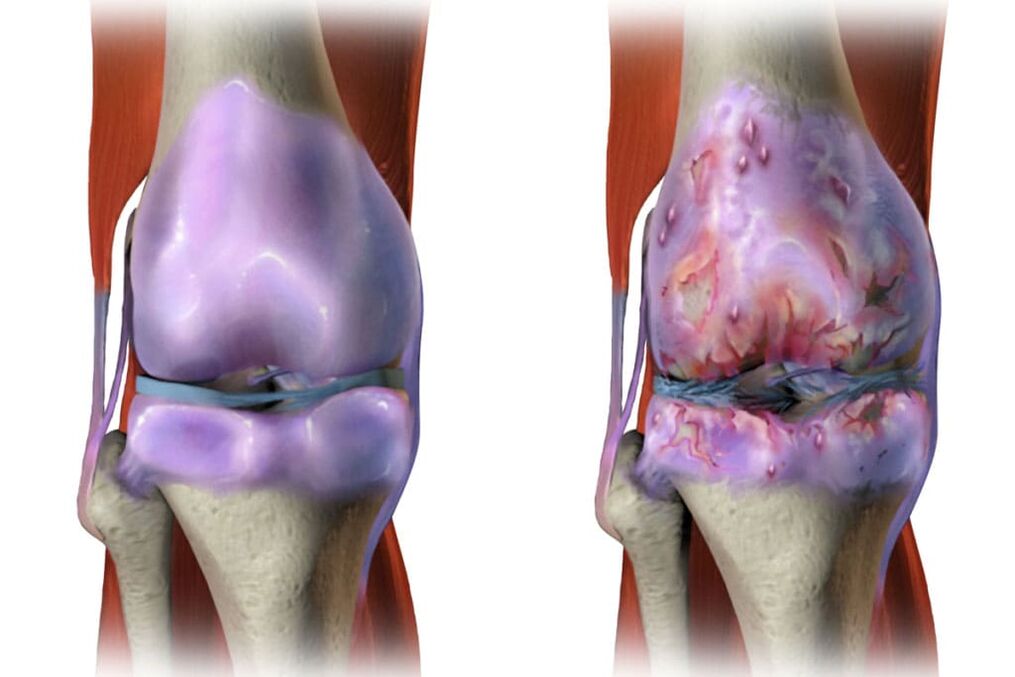
GonartrozaEste o leziune a articulației genunchiului în osteoartrita. În acest caz, durerea în articulațiile genunchilor la mers este exprimată și sunt deosebit de intense dacă cobori scările. Locul de localizare a acestor dureri este în părțile interioare și frontale ale articulației afectate a genunchiului. O creștere a disconfortului apare atunci când genunchiul este îndoit. În plus, în multe cazuri de gonartroză, există o deviație a articulației genunchiului. Boala începe treptat, iar durerea crește. Cu mișcări active și pasive, se aude un zgomot. Durerea începe să se intensifice și, în multe cazuri, se dezvoltă sinovita - o inflamație a membranei capsulei a articulației sau a tendonului.
Coxartroza- Aceasta este o leziune a articulației șoldului. Durerea inițială a unei răni de șold nu apare în zona coapsei, ci la genunchi, inghinal sau fese. Ele cresc odată cu mersul și scad în repaus. Aceste dureri, care apar chiar și cu modificări minore la radiografie, sunt asociate cu spasm muscular. Odată cu înfrângerea articulației șoldului, există o creștere treptată a limitării mobilității în articulație. Această boală este o consecință a traumei sau a artritei. În cazul coxartrozei, există un mers „de rață", dezvoltând șchiopătură, hipotrofie musculară a feselor și coapselor. De asemenea, există durere la palpare în zona capului femural.
Osteoartrita articulațiilor interfalangiene distale ale mâinii sau nodulilor Heberden. . . Apariția unor astfel de noduli se observă cel mai adesea la femei în timpul menopauzei. Inițial, ele apar pe primul și al treilea deget al mâinii. În timp, și anume după câteva luni sau chiar ani, se observă o leziune simetrică la alte articulații interfalangiene distale. Astfel de noduli sunt localizați pe suprafața dorso-laterală a articulațiilor.
Osteoartrita articulațiilor interfalangiene proximale ale mâinilor sau nodulilor lui Bouchard. Spre deosebire de nodulii lui Heberden, acești noduli apar pe suprafața laterală a articulației, rezultând mărirea laterală a articulației. Ca urmare a acestei creșteri, degetul capătă o formă fuziformă.
Spondiloza deformantă- ca urmare a acestei boli in regiunea vertebrelor apar cresteri osoase marginale. Această boală apare de la vârsta de 20 de ani. Osteofitele (creșterile osoase) arată ca o umflătură - edem apare din cauza compresiei vasculare. Ca urmare, apare rigiditatea coloanei vertebrale, iar în unele cazuri apar tulburări neurologice.
Osteocondroza intervertebralăapare in combinatie cu curbura coloanei vertebrale sau spondiloza deformanta. Cu această boală, discul degenerează și nucleul iese în direcții diferite, iar acest lucru duce la traumatisme la nivelul coloanei vertebrale. Există, de asemenea, o creștere excesivă a osteofitelor și o creștere a suprafeței articulației. În acest caz, coroida articulației suferă, în urma căreia apare vasculită - o inflamație a pereților vaselor mici de sânge. Sindromul de durere este foarte pronunțat și crește odată cu efortul fizic sau hipotermia.
Există două forme principale de osteoartrita- este primar sau idiopatic (nu au fost clarificate cauzele bolii) si secundar (boala apare pe fondul altor boli).
Osteoartrita primarăse localizează când sunt afectate mai puţin de 3 articulaţii. Cu osteoartrita localizată, coloana vertebrală, articulațiile mâinilor și picioarelor, articulațiile genunchilor, articulațiile șoldului și alte articulații sunt afectate.
Există și osteoartrita generalizată, când sunt afectate 3 sau mai multe articulații. În acest caz, sunt afectate articulațiile mari și articulațiile interfalangiene distale. În plus, în forma generalizată, apare și osteoartrita erozivă.
Osteoartrita secundarăpoate fi post-traumatic. De asemenea, cauzele osteoartritei secundare pot fi boli metabolice precum boala Gaucher, care este o boală genetică; Boala Wilson este o formă rară de afectare a ficatului în care metabolismul cuprului este afectat; hemocromatoza sau, cum se mai numește această boală, diabetul de bronz sau ciroza pigmentară, este o boală ereditară în care există o încălcare a metabolismului fierului și acumularea acestuia în organe și țesuturi. Boli precum diabetul zaharat, hipotiroidismul - scăderea funcției glandei tiroide, acromegalia - hiperfuncția hormonului de creștere, pot fi și ele cauze ale osteoartritei. Pe lângă aceste boli, osteoartrita poate provoca, de asemenea, boala de depunere de calciu, neuropatie și multe alte boli.
Ce se întâmplă cu osteoartrita?
Cu această boală, apare îmbătrânirea intensivă a cartilajului articular. Ca urmare, are loc o pierdere a elasticității cartilajului articular. Pe lângă faptul că suprafețele articulare devin rugoase, pe ele mai apar crăpături. În multe cazuri, cartilajul este suficient de uzat pentru a expune osul. Toate acestea conduc la o scădere a elasticității cartilajului articular și provoacă perturbarea articulațiilor. În plus, inflamația se poate alătura tuturor modificărilor enumerate, datorită cărora are loc creșterea țesutului osos, ceea ce duce la boli și deformarea articulațiilor.
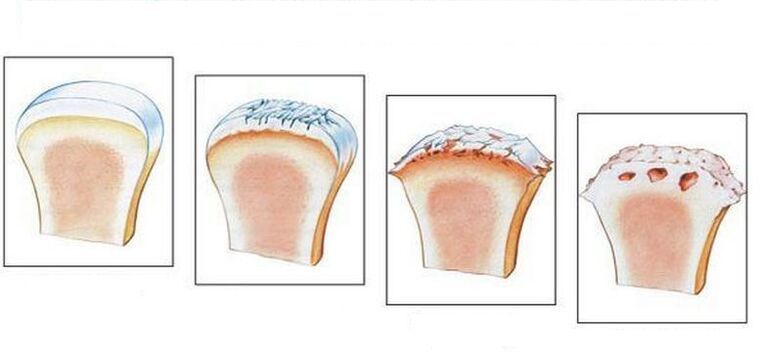
Diagnosticul osteoartritei
Diagnosticul osteoartritei în multe cazuri nu provoacă mari dificultăți. Dar există excepții, de exemplu, pacienții cu o leziune a articulației umărului și simptome de inflamație articulară. De asemenea, pot apărea dificultăți în diagnosticarea osteoartritei primare și secundare, a cărei apariție este asociată cu boli metabolice sau alte boli. La examinarea cu raze X, semnele de osteoartrita sunt detectate rapid (mai ales la varstnici) daca sunt prezente semne clinice de osteoartrita. Pentru a face un diagnostic final, nu există suficiente date de raze X și de laborator. Pentru a face acest lucru, este necesar să se efectueze o serie de studii suplimentare pentru a identifica cauza exactă a durerii la nivelul articulațiilor.
Tratamentul osteoartritei
Pentru a reduce sau a suprima complet durerea, există atât metode medicamentoase, cât și non-medicamente, care includ kinetoterapie și terapie prin exerciții fizice. Pentru a prescrie tratamentul corect, este necesară o abordare individuală a fiecărui pacient. În acest caz, caracteristicile individuale ale pacientului și particularitățile evoluției acestei boli sunt în mod necesar luate în considerare.
În tratamentul osteoartritei, este în primul rând necesar să se respecte regimul, deoarece descărcarea mecanică a articulației nu este doar factorul principal în reducerea durerii, ci joacă și un rol important în tratamentul acestei boli. În acest caz, este necesar să se excludă o ședere destul de lungă într-o anumită poziție fixă, mersul prelungit și statul lung pe picioare, precum și excluderea transferului de greutăți care poate duce la suprasolicitarea mecanică a articulațiilor. Dacă boala este neglijată, pacientul este sfătuit să meargă cu cârje sau cu baston. Cu dureri destul de pronunțate în momentul exacerbării bolii, unor pacienți li se prescrie un regim semi-pat.
De asemenea, în tratamentul acestei boli se folosesc metode fizioterapeutice care nu numai că reduc durerea și inflamația, dar au și un efect pozitiv asupra proceselor metabolice din țesuturile articulațiilor și îmbunătățesc microcirculația. Tratamentele de fizioterapie includ folosirea curenților electrici, curenților magnetici alternativi, electroforeza, precum și radiațiile ultraviolete și fonoforeza pe articulațiile afectate. În plus, sunt prescrise proceduri termice, utilizarea nămolului de turbă și a ceară de parafină.
Folosind elemente de masaj terapeutic, pacienții ar trebui să încerce să evite iritarea mecanică a capsulei articulare. Numai în acest caz există o scădere a spasmului muscular dureros, iar tonusul mușchilor slăbiți crește și el, ca urmare a îmbunătățirii abilităților funcționale ale pacientului.
Tratamentul medicamentos este prescris în funcție de forma bolii și de severitatea cursului acesteia. În cazurile mai severe, pacienților li se prescrie tratament chirurgical (artroplastie).
De asemenea, pacienții sunt sfătuiți să recurgă la tratament balnear pe litoralul mării.
Prevenirea osteoartriteiconsta in efectuarea zilnica a unor exercitii speciale care ajuta la intarirea aparatului musculo-ligamentar. Scăparea de excesul de greutate, limitarea transportului de greutăți, precum și includerea în meniu a unor feluri de mâncare precum jeleu, carne jeleată sau aspic sunt toate măsurile preventive ale osteoartritei. Și, bineînțeles, mergi pentru un astfel de sport precum înotul. Trebuie amintit că este mai bine să previi orice boală decât să o vindeci. Același lucru este valabil și pentru boli precum osteoartrita. Pentru a nu te gândi în viitor la cum să scapi de durerile severe din osteoartrita, precum și la cum să vindeci această boală, este necesar să luăm măsuri preventive astăzi, fără a le amâna pentru mai târziu.
Tratamentul osteoartritei deformante prin diverse metode
Calificările înalte și experiența acumulată în utilizarea terapiei cu unde de șoc permit obținerea efectului pozitiv maxim al tratamentului chiar și în stadiile avansate ale bolii, evitând tratamentul chirurgical în multe cazuri.
Terapia cu unde de șoc se efectuează pe un aparat modern:

- cursul de tratament al artritei, artrozei prin metoda UHT constă în 5-7 ședințe;
- ședința se efectuează 1 dată în 5-7 zile.
Sub influența unei unde de șoc, microcristalele de săruri de calciu și zonele de fibroză care se formează în țesuturile articulațiilor sunt slăbite în țesuturile afectate. În același timp, fluxul de sânge în țesutul deteriorat crește de zece ori, ceea ce contribuie la resorbția sărurilor de calciu și a zonelor de fibroză.
Avantajele metodei SWT:
- eficienţă;
- toleranță bună (nu necesită anestezie);
- reduce nevoia de alte metode, în special de tratament chirurgical;
- ameliorarea rapidă a durerii fără analgezice;
- posibilitatea utilizării în stadiul cronic al bolii și cu manifestările sale primare;
- efectuată în regim ambulatoriu, nu necesită spitalizare, nu perturbă ritmul obișnuit de viață al pacientului.
Terapia fotodinamică în ortopedieEste o metodă de tratament bicomponentă neinvazivă, fără complicații. Pentru implementarea metodei, se utilizează un fotosensibilizator și o sursă de radiații laser aprobate pentru uz medical cu o lungime de undă de 660-670 nm.
Sub influența unui fascicul laser, un fotosensibilizant este excitat cu eliberarea de oxigen singlet, care afectează toxic complexele energetice ale celulei (mitocondriile și complexul Golgi), distrugându-le pe acestea din urmă și declanșând astfel procesul ireversibil de apoptoză. În același timp, celulele sănătoase nu sunt deteriorate. Țesutul patologic deteriorat este absorbit aseptic.
Fotosensibilizatorul este injectat în corpul pacientului prin (aplicații) transcutanat.
Ridicare cu plasmă PRP- Această procedură ortopedică se bazează pe o metodă patentată de procesare a sângelui pacientului folosind tuburi biotehnologice speciale cu vid și un mod special de centrifugare.
În timpul procedurii, din sângele pacientului este izolată o formă de injecție de autoplasmă care conține trombocite, care este apoi injectată în țesuturile moi din jurul articulației și direct în cavitatea articulației pacientului. Injecțiile cu autoplasmă pot reduce inflamația, pot calma durerea și pot restabili mișcarea articulației. Procedura de tratament cu autoplasmă minimizează numărul de medicamente utilizate sau le elimină cu totul, reducând astfel efectul toxic al medicamentelor asupra organismului pacientului. De asemenea, injecțiile cu autoplasmă ajută la reducerea timpului de tratament de 2-3 ori.
Indicații pentru procedură (plasmolifting PRP):
- osteoartrita;
- osteoartrita;
- periartrita;
- Tendopatii ale tendonului,
- afectarea ligamentelor și a mușchilor.
Astfel, terapia cu unde de șoc, terapia fotodinamică și plasma lifting (PRP) în ortopedie sunt cele mai bune alegeri pentru tratamentul bolilor articulare. Cu ajutorul echipamentelor și tehnologiilor moderne și cu experiența medicilor, acestea vă permit să obțineți rezultate pozitive.

















































