Pe măsură ce o persoană îmbătrânește, crește riscul de a dezvolta boli ale coloanei vertebrale și articulațiilor. Acest lucru se datorează modificărilor degenerative și distructive din organism. Una dintre patologiile comune este artroza articulației gleznei.
Artroza articulației gleznei - ce este?
Artroza gleznei este o boală cronică și nu poate fi complet vindecată. Conform statisticilor, 10% dintre oameni au această tulburare distrofică. Oamenii de peste 40 de ani sunt deosebit de sensibili la aceasta. Boala poate duce la dizabilitate. Prin urmare, trebuie tratată prompt și competent.
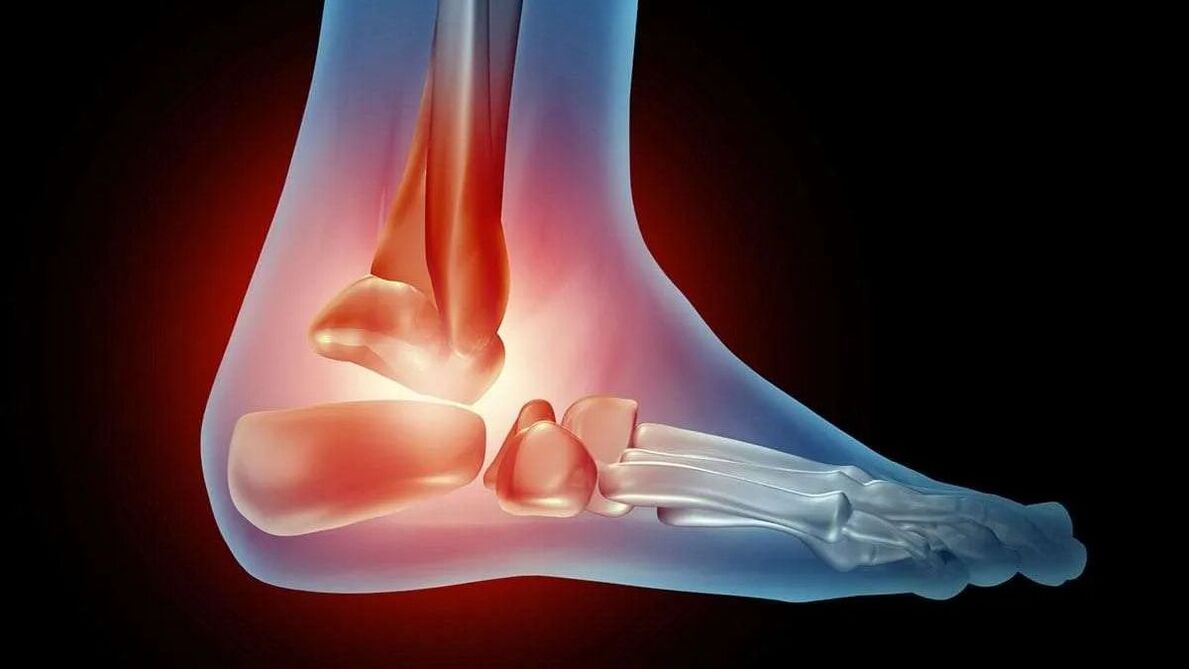
Glezna este formată din peroneu, talus și tibie, două maleole și ligamente articulare. În cazul artrozei, apare inflamația și distrugerea cartilajului articular. Țesutul osos devine deteriorat și deformat pe măsură ce patologia progresează.
Cod ICD 10
ICD înseamnă Clasificarea Internațională a Bolilor. Într-un astfel de document, fiecărei boli i se atribuie un cod specific. Acest cod este format din litere și cifre și este indicat pe certificatul de concediu medical la efectuarea unui diagnostic. Datorită lui, un medic din orice țară va înțelege de ce suferă pacientul și unde este localizat focarul patologic.
Diagnosticul de artroză este prezentat într-un bloc de 5 rubrici și mai multe subtitluri. Artroza gleznei este inclusă în categoria M19. Această secțiune este împărțită în 5 subsecțiuni. Semnul de după punct indică etiologia. Deci, 0 – acestea sunt modificări degenerative determinate genetic, 1 – modificări post-traumatice, 2 – modificări distrofice pe fondul patologiei endocrine, vasculare sau inflamatorii, 8 – acestea sunt alte cauze precizate, 9 – o boală de cauză necunoscută. De exemplu, codul M19. 1 este artroza gleznei rezultată în urma unei răni.
Cauze
Patologia se dezvoltă din diverse motive. Factorii care provoacă apariția bolii la adulți sunt:
- Sarcină crescută asupra articulației. Medicii observă adesea modificări degenerative ale cartilajului și țesutului osos la pacienții obezi și la sportivii profesioniști (fotbaliști, culturiști, alergători și dansatori).
- Diabet.
- Leziune la gleznă.
- Purtarea pantofilor incomozi, mersul cu tocuri.
La copii, patologia se dezvoltă din următoarele motive:
- Tireotoxicoza.
- Displazia tisulară.
- rănire.
- Predispozitie genetica.
- Fractură.
- Inflamația articulațiilor.
- Dislocare.
Simptome
Următoarele manifestări sunt tipice pentru artroza gleznei:
- Durere. Apare după ce a rămas într-o singură poziție. Când o persoană încearcă să se ridice și să se sprijine pe picior, ea experimentează o durere penetrantă (dureroasă) și mișcare rigidă. După câțiva pași, disconfortul dispare. Durerea apare în timpul și după activitatea fizică.
- Faceți clic, scrâșnind în articulația gleznei în timp ce mergeți.
- Limitarea mișcărilor.
- Umflare sub glezne.
- Hipotrofie, slăbiciune a aparatului ligamentar.
- Deformarea articulației (tipic unei boli avansate).
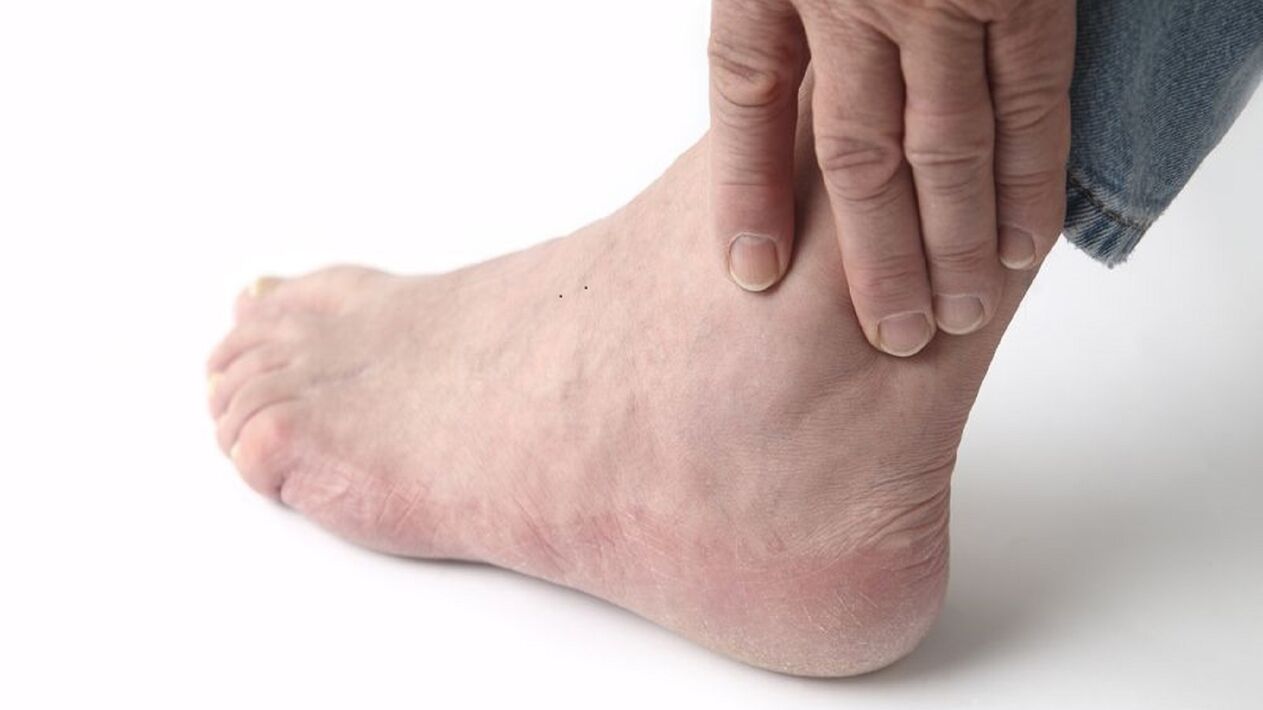
Grade
Există mai multe grade de artroză. Trec mulți ani de la apariția primelor semne de modificări degenerative ale articulației până la pierderea mobilității. Dacă începeți terapia la timp, există șansa de a opri progresia bolii. Succesul tratamentului depinde de stadiul în care a fost detectată patologia.
Gradele de artroză ale articulației gleznei:
- Primul. Procesul degenerativ tocmai a început să se dezvolte și nu provoacă mult disconfort unei persoane. Singurele simptome sunt rigiditatea temporară dimineață la picioare, oboseala și durerea ușoară. Când îndoiți și îndreptați piciorul, apare un zgomot de zgomot. La radiografie nu sunt detectate modificări patologice. Prognosticul pentru tratamentul medicamentos este favorabil.
- Al doilea. Simptomele bolii se intensifică. Rigiditatea matinală nu dispare timp de aproximativ o oră. Durerea apare la începutul mersului. După ce a parcurs doar 1 km de distanță, o persoană se simte foarte obosită în picioare. Când glezna se mișcă, apare un zgomot. Razele X arată osteofite, convergența capetelor oaselor. Este indicat tratamentul chirurgical.
- Al treilea. Sindromul durerii apare nu numai în timpul mișcării, ci și în repaus. O persoană nu poate lucra sau se odihnește în mod normal fără anestezice. Pacientul nu se poate mișca independent. Imaginea cu raze X arată fisuri, aplatizarea suprafețelor articulare, osteofite și subluxație. Tratamentul este chirurgical și medicinal.
- Al patrulea. Manifestările bolii sunt ușoare. Durerea dispare. Dar rigiditatea mișcării nu permite unei persoane să meargă. Cartilajul din a patra etapă este complet distrus. Radiografia arată vindecarea spațiului articular.
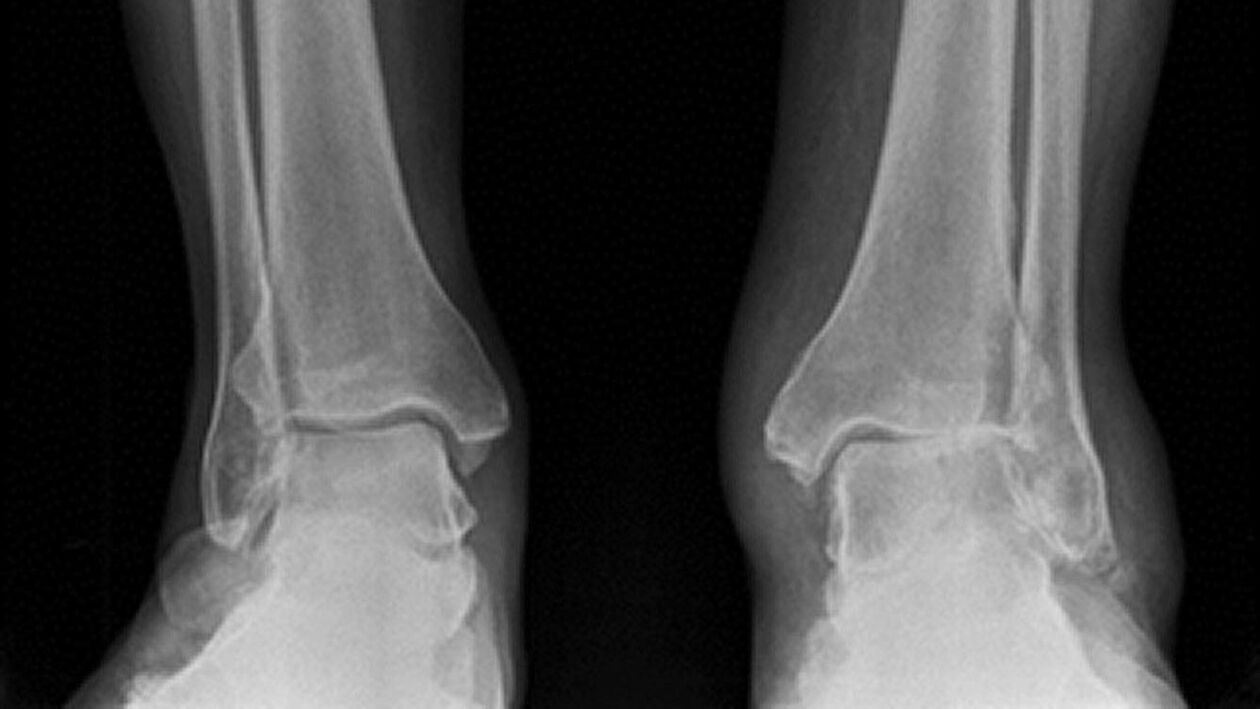
Diagnosticare
În timpul diagnosticului, medicul determină gradul bolii și identifică exacerbarea. Pentru aceasta se folosesc tehnici de laborator și hardware:
- Test de sânge (detaliat).
- Teste reumatoide.
- Ecografie.
- CT.
- Testul CRP.
- Radiografie.
- RMN.
Tratament
Terapia ar trebui să fie cuprinzătoare și să includă administrarea de medicamente, utilizarea metodelor de kinetoterapie și efectuarea de exerciții fizice terapeutice.
Următoarele medicamente sunt prescrise pacientului:
- Medicamente antiinflamatoare nesteroidiene.
- Condroprotectoare.
- Calmante.
- Hormoni corticosteroizi.

Mobilitatea articulațiilor este restabilită prin terapie manuală și proceduri cu ajutorul unui aparat special. Kinetoterapie accelerează regenerarea și stimulează circulația sângelui în articulația afectată. Stimularea electrică, terapia cu laser și ultrasunetele sunt eficiente. În cazul modificărilor distrofice pronunțate se efectuează endoprotezare.
Prevenirea
Puteți preveni artroza gleznei urmând următoarele reguli:
- Menține greutatea în limite normale.
- Întăriți coloana vertebrală cu exerciții speciale.
- Evitați rănirea.
- Corectați anomaliile congenitale ale structurii articulației.
- Renunțați la fumat și la consumul de băuturi alcoolice.
- Tratați tulburările endocrine și vasculare în timp util.
- Faceți în mod regulat examinări preventive dacă aveți o predispoziție genetică la boală.

















































